BIẾN CHỨNG THẬN DO BỆNH ĐÁI THÁO ĐƯỜNG
BIẾN CHỨNG THẬN DO BỆNH ĐÁI THÁO ĐƯỜNG
BIẾN CHỨNG THẬN DO BỆNH ĐÁI THÁO ĐƯỜNG
BIẾN CHỨNG THẬN DO BỆNH ĐÁI THÁO ĐƯỜNG
BIẾN CHỨNG THẬN DO BỆNH ĐÁI THÁO ĐƯỜNG
BIẾN CHỨNG THẬN DO BỆNH ĐÁI THÁO ĐƯỜNG
Biến chứng mạch máu nhỏ do bệnh ĐTĐ bao gồm biến chứng thận, thần kinh và đáy mắt. Các biến chứng này liên quan đến tăng đường huyết (ĐH) kéo dài, không kiểm soát được, và có thể ngăn ngừa hoặc làm chậm diễn tiến khi ĐH được kiểm soát tốt.
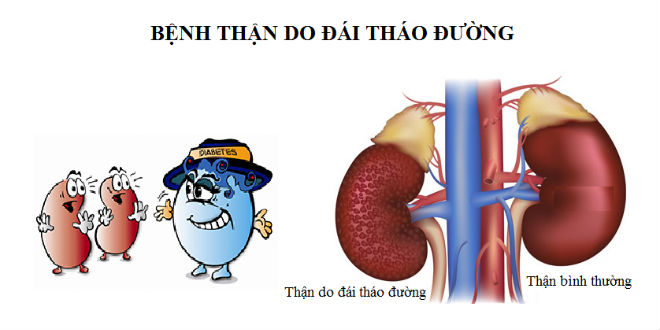
Bệnh thận ĐTĐ là nguyên nhân hàng đầu dẫn đến bệnh thận mạn giai đoạn cuối, chiếm gần 50% các trường hợp suy thận giai đoạn cuối và là nguyên nhân hàng đầu gây tử vong ở bệnh nhân (BN) ĐTĐ. Thường xuất hiện khoảng 3 năm sau khi bị đái tháo đường type 1, và có thể xuất hiện ngay khi phát hiện đái tháo đường type 2.
???? Chức năng bình thường của thận là lọc bỏ chất thải ra nước tiểu, giữ lại những chất cần thiết cho cơ thể. Khi bị đái tháo đường, theo thời gian, ban đầu thận phải làm việc nhiều hơn bình thường, sau đó cơ thể bị mất một lượng đạm nhỏ ra nước tiểu, gây tiểu đạm vi lượng. Tiếp theo cơ thể bị mất nhiều đạm hơn ra nước tiểu, gây tiểu đạm đại lượng, rồi bệnh thận mạn giai đoạn cuối.
???? Chẩn đoán xác định bệnh thận đái tháo đường bằng cách định lượng Albumin nước tiểu, và đánh giá chức năng thận.
☘️ Tiểu albumin được xem là giai đoạn sớm nhất của biến chứng thận do ĐTĐ khi BN chưa có biểu hiện lâm sàng.
☘️ Có 2 cách để đánh giá tình trạng tiểu albumin đó là đo tỷ số albumin/creatinin niệu của mẫu nước tiểu buổi sáng hoặc định lượng albumin trong nước tiểu 24 giờ
| Tiểu albumin vi lượng | Tiểu albumin đại lượng |
|
- Albumin/creatinin niệu > 30 - 300 mg/g - hoặc Albumin niệu/ 24 giờ > 30-299 mg/24 giờ |
- Albumin/creatinin niệu > 300 mg/g hoặc albumin niệu / 24 giờ > 300 mg/ 24 giờ |
☘️ Chỉ chẩn đoán tiểu albumin vi lượng kéo dài khi 2 trong 3 mẫu thử dương tính trong vòng 3-6 tháng.
☘️ Không xét nghiệm đạm niệu sau khi tập thể dục, khi bị sốt, nhiễm trùng tiểu, tiểu máu, nhiễm siêu vi, ĐH tăng cao nhiều.
☘️ Nên tầm soát albumin niệu vi lượng ở bệnh nhận ĐTĐ type 2 ngay khi mới chẩn đoán và 5 năm sau chẩn đoán bệnh đối với ĐTĐ type 1 và kiểm tra lại mỗi năm sau đó.
???? Một số BN ĐTĐ có suy giảm chức năng thận nhưng albumin trong nước tiểu (-) do đó cần phải theo dõi creatinin máu hàng năm bất kể BN có tiểu albumin hay không và tính độ lọc cầu thận theo công thức Cockroft-Gault hoặc công thức tiên đoán sử dụng dữ liệu từ nghiên cứu về điều chỉnh chế độ ăn và bệnh thận (MDRD: Modification of Diet and Renal Disease study). Dựa vào GFR để phân giai đoạn bệnh thận mạn. Có 5 giai đoạn bệnh thận mạn :
Giai đoạn 1 GFR > 90ml/ phút ( tiểu albumin và GFR bình thường hay tăng ) , giai đoạn 2 GFR 60-89 ml/ phút ( tiểu albumin và GFR giảm nhẹ ), giai đoạn 3 GFR 30-59 ml/ phút ( GFR giảm trung bình ), giai đoạn 4 GFR 15-29 ml/ phút ( GFR giảm nặng ), giai đoạn 5 GFR < 15ml/ phút ( suy thận mạn ).
Cần chẩn đoán sớm bệnh thận đái tháo đường vì thận có khả năng dự trữ lớn, nên hiếm khi có triệu chứng lâm sàng, một khi có triệu chứng lâm sang thường đã trễ và trùng lấp với các triệu chứng của bệnh căn nguyên ( tăng huyết áp, đái tháo đường ) như nhức đầu, buồn nôn, chán ăn, tiểu máu, phù, tiểu nhiều lần…
Điều Trị bệnh thận đái tháo đường bằng chế độ ăn giảm đạm, lượng protein ăn vào từ 0.8 - 1 gram/ kg/ ngày trong giai đoạn sớm của bệnh và < 0.8 gram/kg/ ngày ở giai đoạn muộn có thể làm cải thiện chức năng thận.
Kiểm soát tốt huyết áp, mục tiêu huyết áp ≤ 130/80 mmHg, nếu có albumin niệu > 30mg /24 giờ.
Có thể lựa chọn các thuốc điều trị tăng huyết áp như sau :
Thuốc ức chế men chuyển (ACE: Angiotensin Conversing Enzyme) hoặc thuốc chẹn thụ thể angiotensin (ARBs: Angiotensin Receptor Blockers) là lựa chọn đầu tay trong điều trị biến chứng thận do ĐTĐ.
Nên sử dụng ACE trong ĐTĐ type 1, ĐTĐ type 2 có hoặc không kèm tăng huyết áp khi có microalbumin niệu (+)
Nên lựa chọn ARBs ở những bệnh nhn ĐTĐ type 2 có tăng huyết áp, macroalbumin niệu (+) và creatinin máu > 1,5 mg/dL.
Tuy nhiên, vẫn khuyến cáo sử dụng ACE/ hoặc ARBs cho những BN có bệnh thận do ĐTĐ dù có tăng huyết áp hay không.
Có thể thay thế bằng các thuốc ức chế can xi, ức chế bêta, lợi tiểu khi bệnh nhân không dung nạp hoặc có chống chỉ định ACE và ARBs.
Kiểm soát đường huyết và giữ ĐH đạt mục tiêu điều trị, HbA1C <7% ( 6.5% ) sẽ làm cải thiện hoặc làm chậm tốc độ tiến triển của bệnh thận do ĐTĐ. Khi giảm 1% HbA1c sẽ giảm 37% biến chứng mạch máu nhỏ.
Mục tiêu kiểm soát ĐH cần phải được cá nhân hóa tùy theo tình trạng bệnh lý đi kèm và khả năng tự chăm sóc của bệnh nhân.
Thuốc viên hạ đường huyết gồm các loại sau : Metformin, chống chỉ định khi creatinin >1.5mg % ở nam, và <1.4mg % ở nữ. Gliclazide không cần chỉnh liều khi GFR ≥ 30mg %, Glimepirid, Acrbose hạn chế sử dụng khi GFR < 30mg %, nhóm thuốc ức chế DPP4 ( Sitagliptin, Saxagliptin, Vildagliptin ) phải chỉnh liều khi suy thận ; Linagliptin không cần chỉnh liều và nhóm ức chế SGLT2 không dùng khi GFR < 30ml/ phút.
Kiểm soát ĐH và huyết áp tốt sẽ làm giảm nguy cơ bị biến chứng thận cũng như tốc độ tiến triển của bệnh.
Thay đổi lối sống: tránh béo phì, ăn lạt, giảm rượu, tập thể dục, bỏ thuốc lá, kiểm soát tốt lipid máu là điều trị góp phần làm chậm diễn tiến bệnh thận mạn .
Biến chứng thận thường gặp trên BN ĐTĐ có kiểm soát ĐH kém. Vì tỉ lệ tử vong cao và tăng chi phí điều trị khi có bién chứng thận cần tầm soát và chẩn đoán sớm bệnh. Việc điều trị đa yếu tố nhằm phòng ngừa và làm chậm tiến triển bệnh, đặc biệt thuốc ARBs ( Ibesartan ) cho thấy hiệu quả giảm đạm niệu và bảo vệ thận ở cá giai đoạn.














